sexta-feira, 21 de dezembro de 2012
terça-feira, 7 de agosto de 2012
Quiropraxia na cefaléia do tipo tensional
A Cefaléia do Tipo Tensional é definida como dores de cabeça
causadas secundariamente por tensão dos músculos do ombro e pescoço.
Essas dores podem ser episódicas ou crônicas. Atualmente esse tipo de
dor de cabeça tem sido mais frequente na população, talvez devido ao
crescente estresse emocional que, quando associado a falta de exercícios
e alongamentos, má postura, travesseiros e/ou colchões não adequados,
uso de computador de forma errônea. Esses fatores contribuem mutuamente
para o desenvolvimento das enxaquecas por tensão muscular.
A musculatura envolvida fica tão tensa que é possível perceber nódulos
de tensão no músculo, que quando pressionado pode até reproduzir a dor
sentida pelo paciente. Também pode ser perceptível pontos de
sensibilidade em extremidades ósseas, como nas “pontas das vértebras”
(processos espinhosos). Estes são causados pela tensão que a musculatura
exercesse sobre a coluna, deixando aquele ponto específico mais
sensível que os demais.
O músculo, quando submetido a uma tensão excessiva, pode também limitar
o movimento do pescoço e cabeça, como também do ombro. O paciente por
vezes relata sentir que há “algo preso”. Na verdade, a articulação
envolvida, não consegue fazer seu movimento normal porque sendo limitada
pelo musculo excessivamente tenso.
Além disso, outro sintoma bastante comum é vertigem e náuseas. Isso
pode está relacionado com certa dificuldade que os vasos sanguíneos
sofrem para irrigar toda a região, já que muitos deles passam muito
próximo ao musculo. Sintomas como dor envolta do olho, ou na fronte, ou
até mesmo dificuldade na mastigação, também são sintomas que podem estar
relacionados com a Cefaléia do Tipo Tensional.
A Quiropraxia
tem agido de maneira muito eficiente na Cefaléia do Tipo Tensional,
retirando à tensão muscular, devolvendo o movimento as articulações e
melhorando o fluxo nervoso e sanguíneo de toda a região. Tudo isso é
conseguido através de técnicas suaves e precisa, que é adequadamente
escolhida mediante a uma avaliação precisa do paciente.
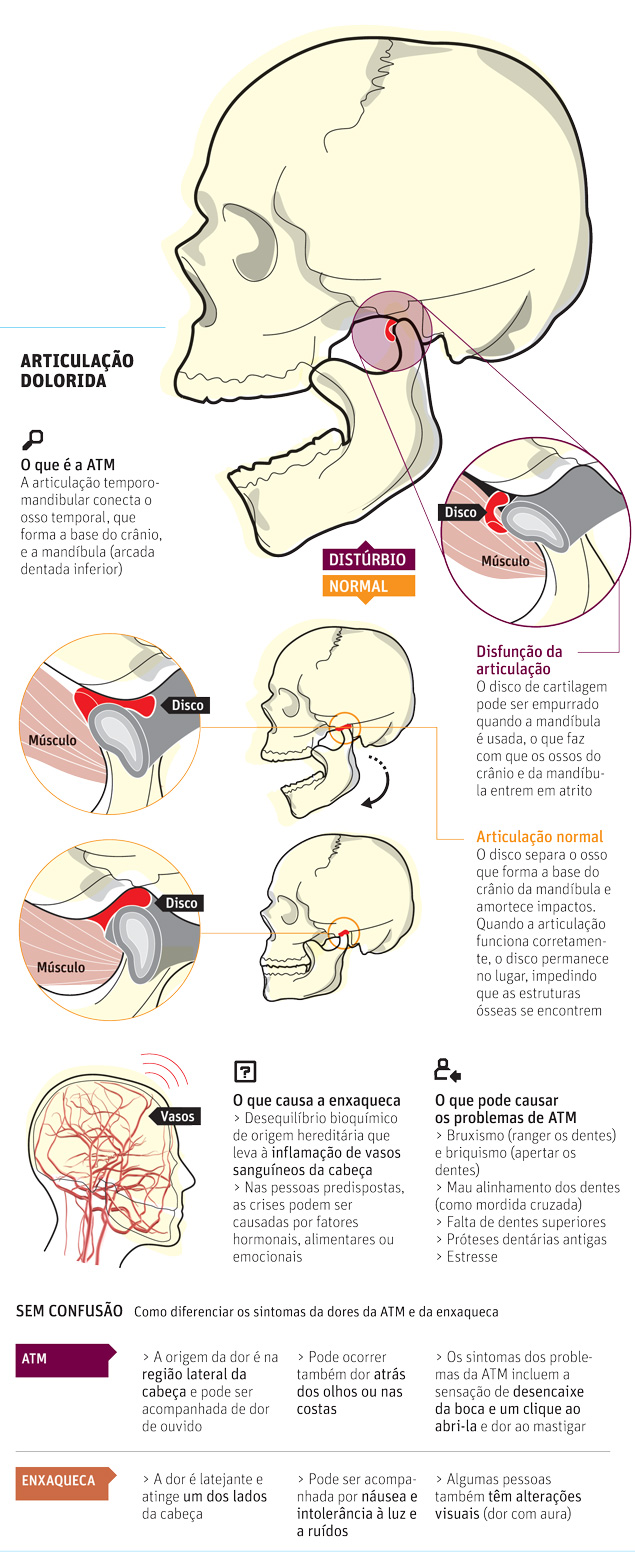
Metade dos casos de dor de cabeça está ligada à mandíbula
A dor é na cabeça, mas a causa pode estar na boca, ou melhor, na
mandíbula. Especialistas estimam que 50% das cefaleias estejam ligadas a
distúrbios da ATM (articulação temporomandibular).
Esses problemas podem causar dores de cabeça, às vezes confundidas
com enxaqueca. E o caminho até o diagnóstico pode ser longo.
Segundo
o dentista Paulo Conti, do Hospital de Reabilitação de Anomalias
Craniofaciais da USP de Bauru, poucas pessoas associam a dor de cabeça à
mandíbula.
Mesmo
assim, um terço da população tem pelo menos um dos sintomas do
distúrbio, como dor, estalo ou dificuldade para abrir a boca.
"Muitas vezes nem os médicos fazem essa associação. O paciente chega
ao consultório do neurologista com dor e ele não imagina que o problema
possa estar na ATM."
Ele
preside a SBDOF (Sociedade Brasileira de Disfunções Temporomandibulares
e Dor Orofacial), criada por ele há alguns meses para dar orientações
sobre a ATM.De acordo com o dentista Rodrigo Bueno, consultor científico
da ABO (Associação Brasileira de Odontologia), a diferença entre a dor
de cabeça da ATM e a da enxaqueca está na localização.
"A dor causada pelos distúrbios da ATM está mais na região lateral. E
é tão aguda que a pessoa fica em dúvida se o incômodo é na cabeça, no
ouvido ou nos dois."
Foi
graças à dor de ouvido que a professora Marisa Rogati, 56, de São
Paulo, descobriu, há dois anos, a causa de sua dor de cabeça, com a qual
conviveu por quase 20 anos.
O
otorrino disse que poderia ser algo relacionado à ATM, e a ortodontista
confirmou a suspeita. "Nunca imaginei que a dor pudesse ter algo a ver
com os dentes."
Desde
os 35 anos, ela acordava com fortes dores de cabeça. "Achava que era o
travesseiro. Saía um modelo novo e eu comprava." Como tratamento,
usou aparelho ortodôntico por cerca de um ano.
| Editoria de arte/Folhapress | ||
 |
DOSE DUPLA
Segundo a ortodontista Leda Losso, os problemas de ATM podem vir
junto com a enxaqueca. "Mas solucionar os distúrbios da ATM já faz com
que a pessoa lide melhor com a enxaqueca."
É o caso de Julieta Anazetti, 58, que tem enxaqueca desde criança, assim como outros membros da família.
"Depois dos 38 anos, as crises ficaram mais fortes e aconteciam de madrugada."
Julieta
travava a boca ao ficar tensa, o que desencadeou os distúrbios da ATM.
Hoje, usa uma placa no céu da boca que a impede de pressionar os dentes.
O tratamento acabou com as dores na ATM e melhorou a enxaqueca.
"Em 20 anos fiz muitas tomografias e ressonâncias magnéticas e
tomei remédios. Fui a vários médicos, que nunca suspeitaram da ATM."
Para quem convive com fortes dores de cabeça, o ideal, segundo Losso, é consultar também um ortodontista.
Confira também "Quiropraxia na Cefaléia do Tipo Tensional"
Eletromiografia
O
EMGS é um ótimo instrumento para nos informar sobre a qualidade e
quantidade de contração muscular (se não o melhor). Ele nos informar
como estão funcionando as unidades motoras do músculo avaliado. Então,
para quem pretende estudar e usar a EMGS, precisa saber de princípios
básicos desse instrumento e da fisiologia de contração muscular (que na
verdade isso é lei para nós fisioterapeutas).
A
EMGS capta a atividade elétrica que emana do músculo durante a
contração muscular. Isso devido as sucessivas despolarizações que passa
pelo membrana pré-sináptica, liberação acetilcolina, que por sua vez cai
no espaço sináptico e atinge os receptores pré-sinápticos na membrana
pós-sináptica, deflagrando a despolarização por toda membrana muscular. É
essa informação que é captada pelo sinal eletromiográfico.
Quando
uma unidade motora é ativada, o sinal que aparece bifásico. Mas é
praticamente impossível pegar o sinal de apenas uma fibra muscular com a
EMGS, sendo que o apresentado pelo aparelho é uma somação dos sinais de
várias fibras musculares, como visto na figura.
Mas
o sinal que é visto no EMGS é o de várias unidades motoras que se
contraem naquele período de tempo, sobrepostos um ao outro.
É este sinal,
dito bruto, que deve ser avaliado. Mas pra isso, é preciso saber o que
queremos analisar para encontrarmos a reposta naquele sinal. E o que o
sinal pode nos dizer? Bom, podemos ter informação sobre a intensidade da
contração, fadiga muscular, compararmos o inicio da contração de forma
analisar uma co-contração, ou mesmo se o musculo inicia a contração
quando deveria. Na verdade, são diversas as possibilidades. Mas só será
possível analisa-las se soubermos usar o aparelho.
Então
precisamos saber que situações podem alterar o sinal eletromiográfico e
quais os parâmetros irão me informar aquilo que pretendo saber na minha
avaliação. Sobre isso será a nossa próxima postagem.
O que é osteoartrose (OA)?
É
uma doença osteoarticular degenerativa que apresenta uma anormalidade
na cartilagem hialina, gerando sintomatologia variada. O processo
degenerativo pode estar ligado a causas hereditárias, doenças
endócrinas, desarranjos articulares e doenças inflamatórias. O quadro
abaixo coloca algumas dessas causas.
A
OA muito frequente e tem a prevalência aumentada com a idade mais
avançada, afetando mais de 75% das pessoas acima de 65 anos de idade, e
10% dos que têm mais de 60 anos possuem limitação física por OA. Acima
dos 50 anos de idade, incide mais em mulheres, em mãos, joelhos e pés.
No Brasil, a prevalência da OA é estimada em 16%.
Quanto
a etiopatogenia, há um desequilíbrio entre a degradação da cartilagem e
o processo de recuperação. Fatores sistêmicos e locais importantes a
serem considerados na ativação da ação catabólica degenerativa da
cartilagem hialina. Dentre os fatores locais temos:
- Etnia: como exemplo temos que osteoartrite de quadril e mãos são menos frequentes em chineses do que em norte-americanos.
-
Idade: o processo de envelhecimento atrela-se a perda de mecanismos
protetores da articulação, como a capacidade de condrócitos responderem a
fatores de crescimento, acúmulo de metabólitos, diminuição de força e
resposta proprioceptiva que predispõe a articular a lesão por perda de
eficiência neuromotora, cartilagem mais fina e com maior predisposição a
microfratura.
-
Sexo: os homens apresentam maior predisposição a osteoartrose do
quadril, enquanto as mulheres mãos , joelhos e pés. Na literatura consta
uma relação um tanto ambígua quanto ao estrógeno, ora sendo apresentada
como deletéria, ora como protetora.
-
Fator genético: a predisposição genética parece ser mais clara, sendo
uma herança poligênica, onde fatores ambientais estariam envolvidos na
expressão gênica. A principal mutação é gene do procolágeno tipo II,
responsável pela expressão do colágeno tipo II.
 Como fatores locais estão fraturas articulares ou periarticulares
prévias, como lesão de ligamento e menisco. A obesidade está duplamente
associada à OA de joelhos, tanto como fator predisponente quanto uma
constatação de que pacientes que apresentam OA de joelhos ganham peso
posteriormente e pioram clínica e radiologicamente.
Como fatores locais estão fraturas articulares ou periarticulares
prévias, como lesão de ligamento e menisco. A obesidade está duplamente
associada à OA de joelhos, tanto como fator predisponente quanto uma
constatação de que pacientes que apresentam OA de joelhos ganham peso
posteriormente e pioram clínica e radiologicamente.
Práticas
desportivas que resultam em lesões ligamentares, meniscais ou fraturas
aumentam o risco de desenvolver OA. Alterações na biomecânica articular
tais como frouxidão ligamentar, displasia articular, instabilidade,
distúrbios na inervação articular ou de músculos, assim como força e
condicionamento inadequado favorecem o aparecimento de AO.
A
adição de carga na articulação não é maléfica, isso quando acontece de
forma moderada, pois a leva a um estímulo de de proteoglicanos, ajudando
a cartilagem a se tornar mais espessa. Mas quando a carga é excessiva e
contínua, há uma ação supressora da ação metabólica da cartilagem,
gerando do ao tecido cartilaginoso.
Fases
da evolução da artrose. A degeneração cartilaginosa é caracterizada por
alterações profundas na superfície articular. Fibrilação, fissuras e
erosões são eventos que podem estar presentes. A cartilagem articular da
cabeça femoral é mais espessa na região que entra em contato com o teto
acetabular do que na periferia. Não sendo a cabeça bem posicionada, a
carga sobre a cartilagem periférica mais fina resultará em artrose. Após
o início da OA, o estreitamento do espaço articular e esclerose
subcondral aparecem cedo. Muitas vezes isso ocorre primeiro na porção
inferior medial, mas pode ocorrer superiormente, na área de sustentação
do peso. Surgem os osteófitos marginais na porção inferior da cabeça
femoral. Com o avanço da doença e o contínuo estreitamento do espaço
articular podem ocorrer colapso do osso subcondral. À medida que a
cabeça femoral se achata, desenvolvem-se cistos no interior do osso
subcondral da cabeça femoral e do acetábulo, primariamente nas áreas de
sustentação do peso (Figura 1).
Referências
Pelletier
JP, Martel-Pelletier J, Howell DS. Etiopathogenesis of osteoarthritis.
In: Koopman WJ. Arthritis and allied conditions. 14th ed. Philadelphia:
Lippincott Williams &Wilkins; 2001. p.2195-215.
Abaixo Assinado de Quiropraxia
Levando
em consideração as peculiaridades específicas das profissões da área de
saúde regulamentadas em nosso país, considerando em particular a
excelência dos cursos de fisioterapia ministrados nas inúmeras
faculdades e universidades brasileiras, mas também, ciente da relevância
da técnica da quiropraxia no tratamento de determinadas alterações
mecânicas do sistema músculo-esquelético e seus efeitos sobre a função
do sistema nervoso, a quiropraxia deve ser ministrada em instituições de
ensino superior como uma especialização da fisioterapia e não como um
curso autônomo.
A
quiropraxia é uma especialidade terapêutica física, que pelas suas
peculiaridades deve exigir dos profissionais da fisioterapia
especialização adicional. E segundo a RESOLUÇÃO Nº. 220, DE 23 DE MAIO
DE 2001. do COFFITO - Conselho Federal de Fisioterapia e Terapia
Ocupacional, a quiropraxia é reconhecida como especialidade do
Fisioterapeuta
Tendo
em vista o relatado acima, não se justifica que a quiropraxia seja
regulamentada como uma profissão à parte, uma vez que os princípios
metodológicos dos procedimentos manipulativos e/ou de ajustamento
ósteo-articular, ditos como quiropraxia, estão agasalhados na formação
acadêmica do fisioterapeuta.
Tecidos não contráteis, o que precisamos saber?
Os
tecidos moles apresentam algumas propriedade mecânicas muito
importantes as quais precisamos estarmos atentos quando ao tratar nosso
pacientes.
A primeira que destaco é quanto a disposição de colágeno nos diferentes
tecidos. Fibras de colágena são responsáveis pela força tensiva dos e
resistência do tecido à deformação. Logo, estruturas com maior
quantidade de colágena são mais resistentes à tensão, com pequena
quantidade de formação à força tensiva.
 |
| Representação da fibra de colágeno no tendão, ligamento e na pele. |
Bicos de papagaios e esporões, de onde vem?
Foi assistindo uma matéria sobre esporão do calcâneo que decidi fazer
essa postagem. Lá foi perguntado a origem do problema. Explicou-se tudo,
menos a origem. Pois vamos lá, na tentativa de esclarecimento lógico
para formação de tal processo, tão doloroso.
O conhecimento popular chega a trazer uma ideia de ser hereditário, por
vezes na clínica um ou outro paciente relata que a irmã, o tio, a mãe
também sofrem do mesmo problema. Na verdade as formações ósseas em
formas de “pontas”, que podem aparecer em qualquer osso, são fontes de
respostas a desequilíbrios estruturais e funcionais do corpo.
Chamamos essas formações ósseas de osteófitos. Existe uma lei que ajuda a
compreender bem esse processo, é a Lei de Wolff. Esta lei rege que a
deposição óssea, ou formação de osso a partir de osteoblastos, irá estar
diretamente relacionada com a direção das linhas de estresse que lhes
são expostas.
O
osso possui essa plasticidade que funciona através de ações de absorção
e aposição óssea. Pensando nisso, entendemos que formação de “osso”
acontecerá porque aquela região, por algum motivo, está sofrendo um
estresse mecânico adicional. Podemos ver como exemplo o esporão formado
no calcâneo, em resposta a um aumento de tensão miofascial plantar. A
tração muscular promove o aparecimento de fibras de Sharpey (fibras de
colágeno que une o periósteo ao osso), do tecido conjuntivo, que
posteriormente são recoberta de osso.
Nem sempre as pessoas desenvolvem esporão de calcâneo bilateralmente,
alguém já se perguntou porque? A reposta é bastante simples! Existe um
desequilíbrio musculoesquelético, onde algumas estruturas sofrerão mais
que outras.
O processo é semelhante ao que acontece no ombro, joelho, quadril e
vértebras. Todos obedecem a mesma lei, mas possuem causam diferem de
formação, ou seja, são respostas a diferentes desequilíbrio
musculoesqueléticos.
A mesma lei é também aplicada aos tecidos moles, onde a deposição de
colágeno obedecerá a linha de tração à qual o tecido é suportado. Isso é
bastante na fase de reparo tecidual da inflamação.
Administração em Fisioterapia – Marketing – Serviços
A AMA (AMERICAN MARKETING
ASSOCIATION) define serviços como “aquelas atividades, vantagens ou
mesmo satisfações que são oferecidas à venda ou que são proporcionadas
em conexão com a venda de mercadorias”.
KOTLER AND KELLER, 2006,
definiram serviços como “qualquer ato ou desempenho, essencialmente
intangível, que uma parte pode oferecer à outra e que não resulta na
propriedade de nada”.
Pode-se dizer que serviços são
experiências vivenciadas que podem variar de acordo com a situação. O
serviço pode ser a parte principal ou secundária de uma oferta ao
mercado. São cinco as categorias de oferta ao mercado:
- Bem tangível: oferta de uma bem tangível sem serviço associado. Ex: sabão, sal, creme dental, gel para ultrassom, bola bobath, etc.
- Bem tangível associado a serviços: a oferta consiste em um bem tangível associado a um ou mais serviços. Ex: Carros e computadores;
- Híbrida: oferta de bens e serviços. Ex: Restaurantes;
- Serviço principal associado a bens ou serviços secundários. Ex: Eletroterapia; fisioterapia estética; ressonância magnética; fisioterapia em U.T.I;
- Serviço puro: a oferta consiste essencialmente em um serviço. Ex: Fisioterapia manipulativa e musculoesquelética; fisioterapia neurológica; psicoterapia.
3.2.1 – Características dos serviços
Intangibilidade,
inseparabilidade, variabilidade e perecibilidade são características que
diferenciam bens materiais e serviços e conhecê-las é imprescindível
para o desenvolvimento adequando de uma planejamento de marketing.
Intangibilidade
Diferentes de produtos físicos,
não pode-se experimentar um serviço que pretende-se contratar antes de
adquiri-lo. Antes da contratação o que o cliente tem são promessas,
muitas vezes impossíveis de constatação prévia e que geram muitas
incertezas. Veremos adiante quando tratarmos da comunicação com o
mercado que uma das melhores formas de minimizar a desconfiança e
incerteza é oferecer evidências para os clientes, principalmente quanto à
qualidade do serviço e de todos os processos que constituem sua oferta.
Inseparabilidade
Diferente dos bens materiais,
os serviços são produzidos e consumidos ao mesmo tempo. Em vista dessa
característica, o conhecimento é a ferramenta primordial para o sucesso
da prestação de qualquer serviço.
Variabilidade
Os serviços são muito
susceptíveis à variações, pois depende de quem, quando e onde são
oferecidos. Dois fisioterapeutas como o mesmo paciente não o tratarão,
mesmo que com a mesma técnica, de forma igual. O bom treinamento dos
profissionais resultarão numa maior uniformidade em termos de qualidade,
mas nunca levarão à igualdade.
Perecibilidade
Os serviços não podem ser
estocados e ainda geram problemas de ordem administrativa resultantes da
oscilação de demanda. Numa clínica com três fisioterapeutas registrados
podem haver momentos em que haja pouco serviço para esses profissionais
e vice-versa. Se um paciente falta à consulta sem aviso prévio, o valor
para aquela sessão foi perdido, uma vez que o serviço tinha validade
somente para aquele momento. Não é incomum profissionais cobrarem por
serviços que o cliente não compareceu.
Considerando-se
os conceitos acima, podemos dizer que o tratamento de fisioterapia
manipulativa e musculoesquelética é essencialmente um serviço
intangível. O que podemos fazer ou que fatores devemos considerar para
tornar um serviço de fisioterapia mais tangível quanto a percepção do
cliente/paciente?
Além disso, por que o conceito de inseparabilidade é tão importante?
Dany Luis Jorge
Fisioterapeuta
MBA em Gestão Empresarial – FGV
Mestre Fisiologia Humana – UNICAMP
Diretor de Marketing da ABRAFIMM
Diretor da Promind – cursos e eventos
MARKETING EM FISIOTERAPIA
O mercado de fisioterapia no Brasil tem sido bastante hostil para os profissionais que persistem em não planejar de forma estratégica sua atuação no mercado. Além de bom conhecimento clínico e científico, é imprescindível que o fisioterapeuta saiba identificar as oportunidades de mercado, buscando suprir as expectativas e necessidades dos seus clientes com o oferecimento serviços de alta qualidade.
A valorização do profissional e o seu reconhecimento perante a sociedade são partes de um processo de desenvolvimento que exige uma análise mercadológica contínua e o marketing tem papel fundamental.
Primeiramente, deve-se compreender que marketing e propaganda não são sinônimos. A propaganda é uma dentre várias ferramentas de comunicação com o mercado e faz parte do planejamento de marketing. A propaganda será oportunamente abordada quando tratarmos do composto mercadológico.
A American Marketing Association (AMA) define marketing como uma função organizacional e um conjunto de processos que envolvem a criação, a comunicação e a entrega de valor para os clientes, bem como a administração do relacionamento com eles, de modo que beneficie a organização e seu público interessado (AMA, 2004).
As necessidades são carências percebidas inerentes ao ser humano e não podem ser criadas pelo marketing, tais como: saúde, alimentação, abrigo, segurança, etc. Já os desejos são os objetivos que visam satisfazer essas necessidades e são influenciados pela cultura e características individuais. Quando esses desejos podem ser comprados, tornam-se demandas (FIGURA 1).
Um paciente com dor lombar tem a necessidade de restabelecer sua saúde para que sua vida continue de forma harmoniosa. Há pacientes que desejam tomar medicamentos para aliviar os sintomas, enquanto outros procuram o fisioterapeuta para resolver o seu problema por meio de um tratamento mais funcional e conservador. Uma vez que o paciente tem acesso e pode pagar por esses tratamentos é gerada a demanda.
Espera-se que com o oferecimento de um serviço de fisioterapia seja entregue ao cliente valor e qualidade. Entende-se por qualidade não somente a ausência de defeitos, mas a capacidade do que está sendo oferecido em satisfazer ou encantar quem está recebendo.
Uma vez que o cliente percebe no serviço ofertado qualidade, valor e a resposta para suas necessidades, é estimulada uma transação comercial (troca de valores entre duas pessoas). Quando mais pessoas começam a se interessar por esse serviço é então constituído um mercado, o qual pode ser definido como um grupo de compradores reais ou potenciais.
FIGURA 1 – Conceitos centrais do marketing. Adaptado de Kotller, 2011.
Considerando-se os conceitos até o momento apresentados, até que ponto o atendimento massificado de pacientes por convênios não vai contra uma sistemática mercadológica de geração de valor para o cliente e, por consequência, gera uma desvalorização do profissional perante a sociedade?
Terapia manual na asma
Em uma recente revisão da Cochrane tais assunções foram avaliadas através de uma revisão sistemática da literatura e a conclusão é que terapia manual é ineficaz no tratamento ou como coadjuvante do tratamento da asma. Segue o resumo da pesquisa:
Objetivos
Avaliar as evidências para os efeitos da terapia manual no tratamento de pacientes com asma brônquica.
Busca em bancos de dados
Procuramos por ensaios em bancos gerais (EMBASE, CINAHL e MEDLINE) e bancos de dados especializados ((Cochrane Complementary Medicine Field, Cochrane Rehabilitation Field, Index to Chiropractic Literature (ICL), and Manual, Alternative and Natural Therapy (MANTIS)). Além disso, avaliou-bibliografias dos estudos incluídos, e contato com os autores dos estudos conhecidos para obter informações adicionais sobre os ensaios publicados e não publicados. Data da pesquisa mais recente: agosto de 2004.
Critério de seleção
Estudos foram incluídos se eles: (1) foram randomizados, (2) incluiu crianças asmáticas ou adultos; (3) examinou um ou mais tipos de terapia manual e (4) incluiu os resultados clínicos com períodos de observação de pelo menos duas semanas.
Resultados
De 473 citações originais, 68 artigos em texto completo foram recuperados e avaliados, o que resultou em nove citações a três ERC adequados para a inclusão. A qualidade metodológica de dois estudos examinando a manipulação quiroprática foi boa e nestes não se encontrou diferenças significativas entre a manipulação da coluna pelo quiroprata e uma manobra falsa em qualquer um dos resultados medidos. Um pequeno ensaio comparou massagem terapêutica com um grupo controle de relaxamento e encontrou diferenças significativas em algumas medidas de função pulmonar. No entanto, este estudo teve características pobres de metodologia.
Conclusão dos autores
Não há evidência suficiente para apoiar o uso de terapias manuais para pacientes com asma.
Fonte: http://www.thecochranelibrary.com/view/0/index.html
Técnicas manuais devem ser usadas apenas no tratamento de disfunções de origem neuro-musculo-esquelética já que há fortes evidências para tal.
Bandagem rígida ou Kinesio Tape para prevenir entorses em inversão?
Efeitos da bandagem Kinesio comparada a bandagem esportiva não elástica
(rídida) e sem bandage durante uma perturbação em inversão súbita em
atletas masculinos
PROJETO DO ESTUDO: Estudo de laboratório controlado.
OBJETIVOS: Examinar o efeito de 2 tipo sde bandagem adesiva comparada a nenhuma na atividade muscular do fibular longo durante uma perturbação repentina em inversão nos atletas masculinos (futebol, handball, basquetebol).
BACKGROUND: As entorses de tornozelo são comuns nos esportes, e os músculos fibulares tem um papel em fornecer a estabilidade funcional do tornozelo. A bandagem do tornozelo profilática com bandagem esportiva não-elástica tem sido usada para restringir a inversão do tornozelo. A bandagem Kinesio, uma bandagem elástica esportiva não foi estudada para essa finalidade.
MÉTODOS: Cinquenta e um atletas masculinos de primeira divisão foram testados para a estabilidade funcional de ambos os tornozelos com o Star Excursion Balance Test. Baseado nos resultados, aqueles com as 15 pontuações mais elevadas e aqueles com as 15 mais baixas da estabilidade foram selecionados para um teste adicional. A atividade muscular do longus dos fibularis foi então medida por eletromiografia de superfície durante uma perturbação repentina da inversão. Cada participante foi testado sob 3 circunstâncias: bandagem no tornozelo não elástica, bandagem Kinesio Tape para o tornozelo, e sem nenhuma bandagem no tornozelo.
RESULTADOS: A atividade muscular média significativamente maior foi encontrada quando os tornozelos estavam com a bandagem não elástica comparada a nenhuma bandagem, enquanto a Kinesio Tape não teve nenhum efeito significativo na atividade muscular média ou máxima comparada a nenhuma bandagem.
CONCLUSÃO: A bandagem esportiva não-elástica pode aumentra o suporte dinâmico dos músculos do tornozelo. A eficácia de Kinesio Tape em impedir entorses de tornozelo através do mesmo mecanismo é improvável, já não teve nenhum efeito na ativação do músculo fibular longo.
Fonte: J Orthop Sports Phys Ther 2011;41(5):328-335
Comentários do GTM: Os profissionais que se utilizam de bandagens devem avaliar e respeitar o conhecimento acadêmico. As bandagens Kinesio estão “populares” mas nem sempre se mostram compatíveis com seu uso proposto.
Efeitos mecânicos das bandagens rígidas funcionais: Joelho
Colegas considerando uma última discussão sobre bandagem
Kinesio resolvi escrever uma pequena revisão da literatura. Para não
alongar demais separei os posts: este é só sobre efeitos “mecânicos” no
joelho e considera apenas as bandagens rígidas funcionais e não as
Kinesio, já que a meu saber, não há estudos sobre estas para estes
efeitos considerando suas propriedades elásticas….
Efeito mecânico aqui eu considero a estabilização ou suporte, realinhamento ou mudança de posição ou mudanças na biomecânica desta articulação ou segmento.
Jenny McConnell nos anos 80 foi uma das pioneiras na fisioterapia ao estabelecer princípios de uso da bandagem, principalmente na patela, nos tratamentos do joelho. Vários estudos avaliaram estas condições. Larsen (1995) em um estudo radiológico da técnica de desliz. medial da patela de McConnel mostrou que a mesma foi eficaz em manter a patela medialisada, entretanto não após exercícios. Este resultado tb foi encontrado por Pfeiffer et al (2004) que encontrou mudanças da posição da patela em 4 diferentes angulos do joelho, mas não após o exercício. Crossley et al (2009) usando RM encontrou diminuição da posição e inclinação lateral da patela e redução da dor em agachamento em pacientes com osteoartrose do joelho usando a bandagem. Entretanto, Bockrath et al (1993) usando Raio X e Gigante et al (2001) usando tomografia encontraram uma diminuição dos sintomas com a bandagem medial mas não mudanças em sua posição. Em um estudo mais recente Derasari et ai (2010) encontraram uma mudança na posição vertical da patela com a aplicação da bandagem: esta foi inferiorizada com a aplicação. Em um outro estudo recente usando controle, bandagem e bracing em pacientes com sindrome patelo-femoral, a aplicação da bandagem reduziu estatisticamente o ângulo frontal do joelho durante uma descida de escada mostrando segundo os autores um melhor controle do joelho durante a descida em pacientes usando a bandagem que sem ela. Mostamand et al (2010) mediram as forças reativas de compressão patelo-femoral (a força que a patela é aplicada contra ao fêmur) em pacientes com sind. patelo-femoral em 2 condições: sem bandagem e com bandagem. A bandagem reduziu de 2025N, SD 347N para 1720N, SD 303N resultando em menos pressão da patela contra ao fêmur no momento da aplicação.
A literatura parece apontar que há sim mudanças “mecânicas” com a aplicação da bandagem funcional. Os parâmetros medidos como posição, controle articlar ou forças se modificam durante a aplicação da bandagem mas não nacessariamente permanecem após a retirada da mesma ou durante exercícios (no tornozelo as pesquisas tendem a apontar mudanças mais permanentes (Vaes et al (1985); Vicenzino et al (2000) ) . Isso não deve ser interpretrado como falta de efeito a longo prazo já que mudanças fisiológicas em medições experimentais não representam necessariamente benefício funcional a longo prazo (um exemplo simples: durante a atividade física, parâmetros fisiológicos tipicamente mensurados como frequencia cardíaca, respiratória e pressão sanguinea se modificam apenas durante a atividade ou por pouco tempo após a mesma, mas a é sabido que a atividade física recorrente produz mudanças fisiológicas permanentes a longo prazo). Vale a pena lembrar que a “permanência” da bandagem ou dos seus efeitos também depende de fatores como qual o tipo de aplicação da bandagem, tamanho e área de cobertura, tipo de bandagem (e cola), características da pele do paciente e uso do local após a aplicação da mesma. Foi notado por o autor deste blog ao avaliar os respectivos estudos que tais características são raramente descritas e podem afetar os resultados.
Tais questões podem ser explicadas pelo fato de que a bandagem também produz efeitos neurofisiológicos e proprioceptivos e diversas pesquisas tem apontado isso. Tais questões serão abordadas em um próximo post.
Att.
Sergio Marinzeck
Referências:
Bockrath et al (1993): Effects of patella taping on patella position and perceived pain. Med Sc and Sports Exerc. 25 (9): 982-92
Crossley eta al (2009): The effect of patellar malaligment associated with patellofemoral osteoartrhitis. J Sc. Med in sport. 12 (suppl1): 568
Derasari et al (2010): McConnell taping shifts the patella inferiorly in patients with patellofemoral pain: a dynamic magnetic resonance imaging study. Phys Ther 90(3): 411-9
Gigante et al (2001): The effects of pattellar taping on patellofemoral incongruence. Am. J. sports Med. 29(1): 88-92
Larsen B, et al(1995): Patellar taping: a radiographic examination of the medial glide technique. Am. J Sports Med. 23(4): 465-71.
Mostamand et al (2010): The effect of patellar taping on joint reaction forces during squatting in subjects with Patellofemoral Pain Syndrome (PFPS). J Bodyw Mov Ther. 2010 Oct;14(4):375-81
Pfeiffer et al (2004): Kinematics MRI assessment of McConnell taping before and after exercise. Am. J. Sports Med. 32(3): 621-8
Vaes et a(1985): Comparative radiological study of the influence of ankle joint strapping and taping on ankle stability. JOSPT 7(3)
Vicenzino et al (2000): Effect of anti-pronation tape and temporary orthotic on vertical navicular height before and after exercise. JOSPT 30(6)
Efeito mecânico aqui eu considero a estabilização ou suporte, realinhamento ou mudança de posição ou mudanças na biomecânica desta articulação ou segmento.
Jenny McConnell nos anos 80 foi uma das pioneiras na fisioterapia ao estabelecer princípios de uso da bandagem, principalmente na patela, nos tratamentos do joelho. Vários estudos avaliaram estas condições. Larsen (1995) em um estudo radiológico da técnica de desliz. medial da patela de McConnel mostrou que a mesma foi eficaz em manter a patela medialisada, entretanto não após exercícios. Este resultado tb foi encontrado por Pfeiffer et al (2004) que encontrou mudanças da posição da patela em 4 diferentes angulos do joelho, mas não após o exercício. Crossley et al (2009) usando RM encontrou diminuição da posição e inclinação lateral da patela e redução da dor em agachamento em pacientes com osteoartrose do joelho usando a bandagem. Entretanto, Bockrath et al (1993) usando Raio X e Gigante et al (2001) usando tomografia encontraram uma diminuição dos sintomas com a bandagem medial mas não mudanças em sua posição. Em um estudo mais recente Derasari et ai (2010) encontraram uma mudança na posição vertical da patela com a aplicação da bandagem: esta foi inferiorizada com a aplicação. Em um outro estudo recente usando controle, bandagem e bracing em pacientes com sindrome patelo-femoral, a aplicação da bandagem reduziu estatisticamente o ângulo frontal do joelho durante uma descida de escada mostrando segundo os autores um melhor controle do joelho durante a descida em pacientes usando a bandagem que sem ela. Mostamand et al (2010) mediram as forças reativas de compressão patelo-femoral (a força que a patela é aplicada contra ao fêmur) em pacientes com sind. patelo-femoral em 2 condições: sem bandagem e com bandagem. A bandagem reduziu de 2025N, SD 347N para 1720N, SD 303N resultando em menos pressão da patela contra ao fêmur no momento da aplicação.
A literatura parece apontar que há sim mudanças “mecânicas” com a aplicação da bandagem funcional. Os parâmetros medidos como posição, controle articlar ou forças se modificam durante a aplicação da bandagem mas não nacessariamente permanecem após a retirada da mesma ou durante exercícios (no tornozelo as pesquisas tendem a apontar mudanças mais permanentes (Vaes et al (1985); Vicenzino et al (2000) ) . Isso não deve ser interpretrado como falta de efeito a longo prazo já que mudanças fisiológicas em medições experimentais não representam necessariamente benefício funcional a longo prazo (um exemplo simples: durante a atividade física, parâmetros fisiológicos tipicamente mensurados como frequencia cardíaca, respiratória e pressão sanguinea se modificam apenas durante a atividade ou por pouco tempo após a mesma, mas a é sabido que a atividade física recorrente produz mudanças fisiológicas permanentes a longo prazo). Vale a pena lembrar que a “permanência” da bandagem ou dos seus efeitos também depende de fatores como qual o tipo de aplicação da bandagem, tamanho e área de cobertura, tipo de bandagem (e cola), características da pele do paciente e uso do local após a aplicação da mesma. Foi notado por o autor deste blog ao avaliar os respectivos estudos que tais características são raramente descritas e podem afetar os resultados.
Tais questões podem ser explicadas pelo fato de que a bandagem também produz efeitos neurofisiológicos e proprioceptivos e diversas pesquisas tem apontado isso. Tais questões serão abordadas em um próximo post.
Att.
Sergio Marinzeck
Referências:
Bockrath et al (1993): Effects of patella taping on patella position and perceived pain. Med Sc and Sports Exerc. 25 (9): 982-92
Crossley eta al (2009): The effect of patellar malaligment associated with patellofemoral osteoartrhitis. J Sc. Med in sport. 12 (suppl1): 568
Derasari et al (2010): McConnell taping shifts the patella inferiorly in patients with patellofemoral pain: a dynamic magnetic resonance imaging study. Phys Ther 90(3): 411-9
Gigante et al (2001): The effects of pattellar taping on patellofemoral incongruence. Am. J. sports Med. 29(1): 88-92
Larsen B, et al(1995): Patellar taping: a radiographic examination of the medial glide technique. Am. J Sports Med. 23(4): 465-71.
Mostamand et al (2010): The effect of patellar taping on joint reaction forces during squatting in subjects with Patellofemoral Pain Syndrome (PFPS). J Bodyw Mov Ther. 2010 Oct;14(4):375-81
Pfeiffer et al (2004): Kinematics MRI assessment of McConnell taping before and after exercise. Am. J. Sports Med. 32(3): 621-8
Vaes et a(1985): Comparative radiological study of the influence of ankle joint strapping and taping on ankle stability. JOSPT 7(3)
Vicenzino et al (2000): Effect of anti-pronation tape and temporary orthotic on vertical navicular height before and after exercise. JOSPT 30(6)
Palmilha personalizada (órtese) é mais cara mas não demonstra ser melhor do que a pré-fabricada padrão
Órtose para o pé: quanta customização é necessária?
Hylton B Menz. Journal of Foot and Ankle Research 2009, 2:23
Apesar dos avanços tecnológicos que alteraram significativamente as abordagens à avaliação da função do pé e manufatura das órteses para o pé [1,2], em verdade os próprios dispositivos mudaram surpreendentemente pouco no tempo. Não obstante, seria necessário um indivíduo muito corajoso para reivindicar que as órteses para o pé não são nada além do que palmilhas com marcas novas, particularmente quando uma indústria inteira é sustentada pela premissa que as órteses modernas do pé são de algum modo diferentes.
Parte da explicação para a paixão associada com as órteses do pé é que parecem ser eficazes para uma ampla gama de condições [3], e há poucas experiências mais gratificantes ao profissional de saúde do pé do que aliviar a dor crônica de um paciente com órteses quando todos tratamentos restantes falharam. Neste contexto, os clínicos podem talvez ser perdoados acreditando que sua abordagem individual à prescrição e à manufatura das órteses foi responsável pelo resultado positivo, quando de fato é possível que outras abordagens poderiam ter funcionado igualmente bem.
Em geral, pode-se argumentar que há duas abordagens distintas à provisão das órteses para o pé: personalizadas ou pré-fabricadas – ainda que abordagens não são de nenhuma maneira mutuamente exclusivas, já que os clínicos podem permutavelmente adotar um ou outra abordagem dependendo das necessidades e das preferências individuais dos pacientes.
Não obstante, a abordagem da órtese customizada do pé é baseado em duas premissas principais: (I) que a avaliação clínica pode identificar os déficits estruturais ou funcionais que podem contribuir ao desenvolvimento da condição que se apresenta, e (II) que a execução de várias caraterísticas de projeto na manufatura de uma órtese para o pé (isto é a “prescrição”) pode seletivamente modificar os aspectos da função do pé, aliviando desse modo os sintomas. Os proponentes de órteses pré-fabricadas discutiriam que, à exceção dos pacientes com anomalias morfológicas ou funcionais importantes, uma órtese genérica pré-fabricada alterará suficientemente a função do pé para conseguir resultados clínicos equivalentes na maioria das situações.
Há pouca dúvida que a fim de ser confortável ou eficaz, as órteses necessitam pelo menos ser de um tamanho e um contorno apropriado para aproximar a morfologia da superfície da planta do pé. Onde há divergência das duas escolas de pensamento, entretanto, é com relação às modificações do molde – uma variedade de sulcos, cunhas, entalhes que alguns consideram ser um componente essencial da prescrição o que tem gerado grande debate [5,6].
De uma perspectiva por evidências em pesquisas, está ainda um pouco cedo para se concluir definitivamente qual abordagem das órteses para o pé fornece resultados clínicos melhores, porém é justo dizer que a abordagem de órteses personalizadas tem perdido sua força nos últimos anos. A base teórica e os procedimentos clínicos de avaliação de uso geral para prescrever órteses personalizadas foram seriamente questionados [7-9], e diversos estudos randomizados controlados têm mostrado que órteses pré-fabricadas tem a mesma eficácia que as órteses personalizadas no cuidado da fascite plantar [10-12], e mais recentemente, a dor reumatóide do pé [13,14]. Embora os proponentes de órteses personalizadas discutam invariavelmente que as órteses usadas nestes estudos não tiveram boa prescrição, tal argumento é difícil de sustentar na ausência de diretrizes claramente definidas e baseadas em evidências para a prescrição.
O periódico Journal of Foot and Ankle Research Junho 2009 conteve um artigo interessante de Redmond e colegas [16] que relataram os resultados de um estudo biomecânico que comparou as pressões na sola do pé em 15 participantes com “pé chato” usando órteses customizadas semi-rigidas e órteses pré-fabricadas semi-rigidas. Embora ambas as órteses levou à mudanças significativas em parâmetros da pressão comparados à condição sem órtese (apenas o sapato) não houve nenhuma diferença significativa entre os dois recursos. Ao reconhecer que as recomendações de procedimentos devem ser baseadas em dados econômicos da saúde (custos), os autores levantaram a questão que os dispositivos feitos sob encomenda eram quase 3 vezes mais caros do que os dispositivos pré-fabricados, contudo os resultados (biomecânicos) são muito similares.
A pergunta que se levanta do estudo de Redmond e outros [16] é: há algum benefício substancial a ser ganhado pelo tempo adicional e os recursos exigidos para executar uma gama de medidas clínicas, tomar um molde de emplastro, escrever uma prescrição individual e fabricar individualmente a órtese, já que selecionar uma órtese pré-fabricada apropriada e simplesmente a colocar no sapato pode conseguir resultados muito similares com um custo muito menor? Nem o estudo de Redmond nem aqueles que o precederam pode responder inteiramente a pergunta, mas sugere que ela deva ser perguntada. As provas residem agora nos ombros dos proponentes das órteses personalizadas, que precisam justificar porque estes procedimentos e custos adicionais são necessários.
Referências
1. Grumbine N: Computer generated orthoses. A review. Clin Podiatr Med Surg 1993, 10:377-391.
2. Orlin M, McPoil T: Plantar pressure assessment. Phys Ther 2000, 80:399-409.
3. Landorf K, Keenan A-M: Efficacy of foot orthoses – what does the literature tell us? J Am Podiatr Med Assoc 2000, 90:149-158.
4. Turk DC: The potential of treatment matching for subgroups of patients with chronic pain: Lumping versus splitting. Clin J Pain 2005, 21:44-55.
5. McCarthy CJ, Cairns MC: Why is the recent research regarding non-specific pain so non-specific? Man Ther 2005, 10:239-241.
6. Wand BM, O’Connell NE: Chronic non-specific low back pain – sub-groups or a single mechanism? BMC Musculoskelet Disord 2008, 9:11.
7. McPoil TG, Hunt GC: Evaluation and management of foot and ankle disorders: present problems and future directions. J Orthop Sports Phys Ther 1995, 21:381-388.
8. Payne CB: The past, present and future of podiatric biomechanics. J Am Podiatr Med Assoc. 1998, 88(2):53-63.
9. Nester CJ: Lessons from dynamic cadaver and invasive bone pin studies: do we know how the foot really moves during gait? J Foot Ankle Res 2009, 2:18.
10. Pfeffer G, Bacchetti P, Deland J, Lewis A, Anderson R, Davis W, Alvarez R, Brodsky J, Cooper P, Frey C, Herrick R, Myerson M, Sammarco J, Janecki C, Ross S, Bowman M, Smith R: Comparison of custom and prefabricated orthoses in the initial treatment of proximal plantar fasciitis. Foot Ankle Int 1999, 20:214-221.
11. Martin JE, Hosch JC, Goforth WP, Murff RT, Lynch DM, Odom RD: Mechanical treatment of plantar fasciitis. A prospective study. J Am Podiatr Med Assoc 2001, 91:55-62.
12. Landorf KB, Keenan AM, Herbert RD: Effectiveness of foot orthoses to treat plantar fasciitis: a randomized trial. Arch Intern Med 2006, 166:1305-1310.
13. Novak P, Burger H, Tomsic M, Marincek C, Vidmar G: Influence of foot orthoses on plantar pressures, foot pain and walking ability of rheumatoid arthritis patients-a randomised controlled study. Disabil Rehabil 2009, 31:638-645.
14. Cho NS, Hwang JH, Chang HJ, Koh EM, Park HS: Randomized controlled trial for clinical effects of varying types of insoles combined with specialized shoes in patients with rheumatoid arthritis of the foot. Clin Rehabil 2009, 23:512-521.
15. Hawke F, Burns J, Radford JA, du Toit V: Custom-made foot orthoses for the treatment of foot pain. Cochrane Database Syst Rev. 2008, 16(3):CD006801.
16. Redmond AC, Keenan AM, Landorf KB: Contoured, prefabricated foot orthoses demonstrate comparable mechanical properties to contoured, customised foot orthoses: a plantar pressure study. J Foot Ankle Res. 2009, 2(1):20.
17. Jones J, Hunter D: Consensus methods for medical and health services research. BMJ 1995, 311:376-380.
18. Dionne CE, Dunn KM, Croft PR, Nachemson AL, Buchbinder R, Walker BF, Wyatt M, Cassidy JD, Rossignol M, Leboeuf-Yde C, Hartvigsen J, Leino-Arjas P, Latza U, Reis S, Gil Del Real MT, Kovacs FM, Oberg B, Cedraschi C, Bouter LM, Koes BW, Picavet HS, van Tulder MW, Burton K, Foster NE, Macfarlane GJ, Thomas E, Underwood M, Waddell G, Shekelle P, Volinn E, Von Korff M: A consensus approach toward the standardization of back pain definitions for use in prevalence studies. Spine 2008, 33:95-103.
Efeitos adversos de tratamentos mal relatados permitem que os quiropratas criam uma imagem de positividade falsa, diz professor
Efeitos adversos de tratamentos mal relatados permitem que os quiropratas criam uma imagem de positividade falsa, diz professor
Um estudo encontrou que os tratamentos da quiropraxia podem parecer mais seguros do que são realmente porque seus efeitos adversos são sub-relatados em experimentações médicas.
O relatório impróprio dos efeitos adversos de uma intervenção médica é anti-ético, disse Edzard Ernst, professor da medicina complementar na Faculdade de Medicina da Univerisdae de Exeter, que conduziu a última análise. Isto tem permitido que os quiropratas criassem uma imagem falsa de segurança de seus tratamentos, disse.
Quiropratas usam a manipulação espinhal para tratar doenças dos músculos e das articulações. Alguns profissionais reivindicam que os tratamentos podem ser usados para tratar problemas de saúde mais gerais como cólica, asma e o choro prolongado em bebês.
Em sua última análise, a equipe de Ernst coletou dados de 60 estudos randomizados controlados (RCTs) da quiropraxia realizados de janeiro 2000 a julho 2011. Encontraram que 29 dos estudos não mencionaram nenhum efeito adverso do tratamento e, das 31 experimentações onde os efeitos adversos foram relatados, 16 relataram que nenhum havia ocorrido durante o estudo. Os resultados foram publicados na edição de Abril de 2012 do New Zealand Medical Journal.
As normas de publicação de ensaios clínicos que todos os resultados adversos de uma intervenção médica devem ser publicados. Se uma intervenção é totalmente segura e não tem consequentemente nenhum efeito adverso, os investigadores deve relatar que não houve qualquer efeito adverso.
“Imagine se você tem uma droga onde os efeitos adversos suaves sejam documentados e os efeitos adversos raros estejam sendo relatados nos estudos,” disse Ernst. “Então alguém faz uma experimentação nesta droga e não menciona qualquer efeito adverso. Isso é certamente anti-ético.
“Eu sinto que os quiropratas têm uma atitude estranha em relação a segurança de suas intervenções. Quando você lê a literatura, você vê proclamações que a manipulação espinhal, de acordo com quiropratas, é 100% segura.”
Isto é apesar das centenas de estudos que documentaram problemas com o tratamento. “Aproximadamente 50% dos pacientes que vão a um quiroprata têm efeitos adversos, o que é um número enorme,” disse Ernst. “Além destes estes efeitos adversos razoavelmente suaves, que são basicamente dor no local da manipulação e a dor referida que dura somente um ou dois dias, nós temos aproximadamente 500-700 casos de complicações severas que foram relatadas.”
Com os movimento extremos na cervical com a manipulação da quiropraxia, uma artéria pode desintegrar-se e conduzir a um derrame, um resultado já bem documentado na literatura médica. “Nós vemos somente o que está sendo publicado e isso pode somente ser a ponta do iceberg,” disse Ernst. “Se um neurologista vê um derrame e acredita que estêve associado com a quiropraxia – em 99.9% dos casos ele não publicará isso.”
Ernst disse o sub relato dos efeitos adversos significa que as decisões sobre o melhor curso de tratamento para um paciente seriam difíceis. “As decisões terapêuticas devem ser tomadas não apenas ao considerar a eficácia mas sim ao pesá-la com o potencial para o dano. Você tem que fazer uma análise do risco-benefício. Quando não se relata os riscos, isso não pode ser feito de maneira robusta.”
A associação britânica da quiropraxia foi contatada para uma resposta ao estudo mas um porta-voz disse que foi incapaz de comentar a tempo para a publicação.
Nota de publicação: Este texto foi inteiramente e fielmente traduzido do original “Dangers of chiropractic treatments under-reported, study finds”, publicado no periódico The Guardian (http://www.guardian.co.uk/lifeandstyle/2012/may/14/dangers-chiropractic-treatment-under-reported). Nosso grupo sugere que manipulações sejam feitas seguindo as normas e preceitos estabelecidos pela fisioterapia manipulativa ortopédica onde as caractrísticas de aplicação são apropriadas (mínima força e alavanca) e os riscos no paciente são considerados (contraindicações e risco/benefício).
O alongamento antes de dormir reduz câimbras noturnas em adultos
Um estudo realizado na Holanda com 80 adultos (acima de 55 anos)
revelou que o alongamento antes de dormir pode reduzir a frequencia e a
intensidade da câimbras noturnas que são típicas desta faixa etária.
Veja abaixo os detalhes do estudo:
Introdução: A câimbras noturnas tendem a aumentar com o avanço da idade. As causas são desconhecidas mas fatores precipitantes são reconhecidos como um desequilíbrio eletrólito (Monderer et al 2010), substâncias como diuréticos, morfina, estóides e lítio (Butler et al 2002, Kanaan and Sawaya 2001, Monderer et al 2010) e inatividade física (Monderer et al 2010, Sontag and Wanner 1988). A quinina e a hidroquinona se mostraram moderadamente eficazes em reduzir as câimbras (El-Tawil et al 2010, van Kan et al 2000) mas podem produzir efeitos colaterais severos.
Participantes: Oitenta adultos com mais de 55 anos com câimbras na perna noturnas que não foram tratados com a quinina.
Intervenção: Grupo experimental fizeram alongamentos da panturrilha e dos isquiotibiais imediatamente antes de ir dormir, por seis semanas, todos os dias. O grupo controle não executou nenhum exercícios de alongamento específico. Ambos os grupos continuaram outras atividades usuais.
Medidas do resultado: Os participantes registraram a freqüência de cãimbras noturnas na perna em um diário. Os participantes igualmente registraram a severidade da dor associada com as cãimbras em uma escala analógica visual de 10 cm onde 0 é sem dor e 10 a pior dor imaginável. Os eventos adversos também foram registrados.
Resultados: Todos os participantes terminaram o estudo. Em seis semanas, a freqüência de cãimbras noturnas diminuiu significativamente mais no grupo experimental (CI 0.6 a 1.8 de 95%). A severidade das cãimbras noturnas também diminuiu significativamente mais no grupo experimental do que no grupo de controle, diferença média 1.3 cm (CI 0.9 a 1.7 de 95%) na escala analógica visual de 10 cm.
Conclusão: O alongamento noturno antes de ir dormir reduz a freqüência e a severidade de cãimbras na perna noturnas em adultos.
Referência: Stretching before sleep reduces the frequency and severity of nocturnal leg cramps in older adults: a randomised trial. Joannes M Hallegraeff, Cees P van der Schans, Renee de Ruiter and Mathieu HG de Greef. Journal of Physiotherapy 2012 Vol. 58
Introdução: A câimbras noturnas tendem a aumentar com o avanço da idade. As causas são desconhecidas mas fatores precipitantes são reconhecidos como um desequilíbrio eletrólito (Monderer et al 2010), substâncias como diuréticos, morfina, estóides e lítio (Butler et al 2002, Kanaan and Sawaya 2001, Monderer et al 2010) e inatividade física (Monderer et al 2010, Sontag and Wanner 1988). A quinina e a hidroquinona se mostraram moderadamente eficazes em reduzir as câimbras (El-Tawil et al 2010, van Kan et al 2000) mas podem produzir efeitos colaterais severos.
Participantes: Oitenta adultos com mais de 55 anos com câimbras na perna noturnas que não foram tratados com a quinina.
Intervenção: Grupo experimental fizeram alongamentos da panturrilha e dos isquiotibiais imediatamente antes de ir dormir, por seis semanas, todos os dias. O grupo controle não executou nenhum exercícios de alongamento específico. Ambos os grupos continuaram outras atividades usuais.
Medidas do resultado: Os participantes registraram a freqüência de cãimbras noturnas na perna em um diário. Os participantes igualmente registraram a severidade da dor associada com as cãimbras em uma escala analógica visual de 10 cm onde 0 é sem dor e 10 a pior dor imaginável. Os eventos adversos também foram registrados.
Resultados: Todos os participantes terminaram o estudo. Em seis semanas, a freqüência de cãimbras noturnas diminuiu significativamente mais no grupo experimental (CI 0.6 a 1.8 de 95%). A severidade das cãimbras noturnas também diminuiu significativamente mais no grupo experimental do que no grupo de controle, diferença média 1.3 cm (CI 0.9 a 1.7 de 95%) na escala analógica visual de 10 cm.
Conclusão: O alongamento noturno antes de ir dormir reduz a freqüência e a severidade de cãimbras na perna noturnas em adultos.
Referência: Stretching before sleep reduces the frequency and severity of nocturnal leg cramps in older adults: a randomised trial. Joannes M Hallegraeff, Cees P van der Schans, Renee de Ruiter and Mathieu HG de Greef. Journal of Physiotherapy 2012 Vol. 58
Síndrome de piriforme e as dúvidas sobre sua existência
A síndrome de piriforme, uma “ciática” causada pela compressão do
nervo isquiático pelo músculo piriforme, ainda que descrita por mais de
70 anos, tem várias controvérsias associadas e poucas evidências que
sequer comprovem sua existência (Hoayan et al Euro J Spine 2010). A
literatura atual consiste primariamente em estudos de casos ou
interpretações com base na anatomia.
Um revisão sistemática da literatura foi feita incluindo 55 estudos (Hoayan et al Euro J Spine 2010). Os achados mais frequentes foram dor próximo ao trocânter, dor á palpação próximo a saida no n. isquiático, agravo da dor ao sentar e agravo com manobras que colocam tensão no músculo piriforme.
Ainda que nenhum dos estudos tenha apresentado provas imaginológicas ou clínicas contundentes de boa validade ou confiabilidade para um diagóstico definitivo desta síndrome, o volume de casos e os sintomas típicos e reconhecidos por vários clínicos tendem a apoiar a existência da condição. O diagnóstico diferencial parece ser crucial para sua confirmação já que a compressão do n. isquiático ou suas raízes é geralmente provocada por alterações lombares. Se estas não são encontradas isso tende a direcionar o clínico para a “síndrome do piriforme”.
Assim com o diagnóstico é obscuro o tratamento também é. Não há boas evidências para o tratamento cirúrgico (Hoayan et al Euro J Spine 2010), e as evidências são pobres também para o tratamento conservador (Cramp et al Phys Ther Rev 2007).
Os clínicos, principalmente fisioterapeutas, não devem se inibir por falta de evidências em relação a esta condição. A mesma é clinicamente reconhecida por diversos clínicos e considerando que não há alterações estruturais ou anátomo-patológicas identificáveis, o tratamento conservador ainda parece ser a melhor opção.
Hopayian K, Song F, Riera R, Sambandan S. The clinical features of the piriformis syndrome: a systematic review. Eur Spine J. 2010 Dec;19(12):2095-109. Epub 2010 Jul 3.
Cramp F, Bottrell O, Campbell H et al (2007) Non-surgical management of piriformis syndrome: a systematic review. Phys Ther Rev 12:66–72
Um revisão sistemática da literatura foi feita incluindo 55 estudos (Hoayan et al Euro J Spine 2010). Os achados mais frequentes foram dor próximo ao trocânter, dor á palpação próximo a saida no n. isquiático, agravo da dor ao sentar e agravo com manobras que colocam tensão no músculo piriforme.
Ainda que nenhum dos estudos tenha apresentado provas imaginológicas ou clínicas contundentes de boa validade ou confiabilidade para um diagóstico definitivo desta síndrome, o volume de casos e os sintomas típicos e reconhecidos por vários clínicos tendem a apoiar a existência da condição. O diagnóstico diferencial parece ser crucial para sua confirmação já que a compressão do n. isquiático ou suas raízes é geralmente provocada por alterações lombares. Se estas não são encontradas isso tende a direcionar o clínico para a “síndrome do piriforme”.
Assim com o diagnóstico é obscuro o tratamento também é. Não há boas evidências para o tratamento cirúrgico (Hoayan et al Euro J Spine 2010), e as evidências são pobres também para o tratamento conservador (Cramp et al Phys Ther Rev 2007).
Os clínicos, principalmente fisioterapeutas, não devem se inibir por falta de evidências em relação a esta condição. A mesma é clinicamente reconhecida por diversos clínicos e considerando que não há alterações estruturais ou anátomo-patológicas identificáveis, o tratamento conservador ainda parece ser a melhor opção.
Hopayian K, Song F, Riera R, Sambandan S. The clinical features of the piriformis syndrome: a systematic review. Eur Spine J. 2010 Dec;19(12):2095-109. Epub 2010 Jul 3.
Cramp F, Bottrell O, Campbell H et al (2007) Non-surgical management of piriformis syndrome: a systematic review. Phys Ther Rev 12:66–72
Novo horizonte para a fisioterapia mundial
Fisioterapeutas do Reino Unido ganham uma longa batalha disputada para serem capazes de melhorar o atendimento de seus pacientes, prescrevendo medicamentos sem precisar de um médico para assinar a sua decisão.
Assista o vídeo:
Fisioterapeutas e Terapeutas Ocupacionais comemoram mais uma conquista para suas profissões
Os
fisioterapeutas e terapeutas ocupacionais já podem comemorar mais uma
conquista. O Projeto de Lei nº. 4261/2004 de autoria da deputada Gorete
Pereira (PR-CE) que torna obrigatória a inclusão de fisioterapeutas e
terapeutas ocupacionais no Programa da Saúde da Família (PSF), foi
aprovado na Comissão de Constituição e Justiça e de Cidadania (CCJC), no
último dia 31 de maio.
De
acordo com o texto do projeto, a forma de inserção e de participação
dos profissionais ficará a cargo do gestor do Sistema Único de Saúde
(SUS) de cada esfera de governo, de acordo com as necessidades da
população.
Para a deputada, a inclusão desses profissionais no PSF contribui
para a prevenção de incapacidades e de ações de reabilitação,
ressocialização e integração social de pessoas com alguma incapacidade
instalada. “A medida terá grande impacto na autonomia e na qualidade de
vida dos indivíduos e da própria família”, garantiu a deputada Gorete
Pereira.
Para o presidente do COFFITO, Dr. Roberto Mattar Cepeda, “estamos nos
inserindo cada vez mais nas políticas públicas de saúde, o resultado
desta conquista deve-se ao trabalho das entidades de classe e ao reconhecimento social das nossas profissões”, conclui Cepeda.
O projeto que tramita em caráter conclusivo, seguirá para o Senado Federal.
Fonte: CREFITO 9
Lançado O Primeiro Número Da Revista “Fisioterapia E Saúde Funcional” 1460
|
A
revista, tem cunho científico funcionando em forma de Projeto de
Extensão da UFC e é gerenciada pelo Curso de graduação em Fisioterapia
tendo como editora chefe a Profa. Dra. Katia Virgínia Viana Cardoso
(fisioterapeuta).
É
um periódico eletrônico e tem como objetivo divulgar estudos e
resultados de pesquisas nas áreas de Fisioterapia, Terapia Ocupacional,
Fonoaudiologia, Educação Física, Educação e Tecnologia e Saúde Coletiva,
objetivando dar notoriedade aos avanços científicos nas referidas
temáticas. Publica: ARTIGOS ORIGINAIS Novas informações com materiais e
métodos e resultados sistematicamente relatados. ARTIGOS DE REVISÃO
Síntese atualizada de assuntos bem estabelecidos, com análise crítica da
literatura consultada e conclusões. RELATO DE CASO Apresentando
condições patológicas ou métodos/procedimentos incomuns que dificultem a
execução de um estudo científico. NOTAS Espaço de publicação de carta
ao editor, resenhas, expertises de convidados, ações de extensão por
autores internos e/ou externos à Universidade Federal do Ceará.
Fisioterapia e Saúde Funcional tem periodicidade semestral com o
primeiro número publicado em junho de 2012 e oferecerá acesso livre e
imediato ao seu conteúdo, seguindo o princípio de que disponibilizar
gratuitamente conhecimento científico ao público proporciona maior
democratização da informação e do conhecimento.
A
submissão de trabalhos pode ser feita por qualquer pesquisador
(acadêmico e/ou profissional) de forma on-line, respeitadas as normas
contidas no sitio da revista. Para maiores informações: SITE DA REVISTA:
http://www.fisioterapiaesaudefuncional.ufc.br Secretaria do Curso de
Fisioterapia: Fone: (85) 3366 8632 – Fax: (85) 3366 8004 Fonte: Vicente
Conrado – Coordenadoria de Imprensa e Comunicação Social do C. A. de
Fisioterapia – UFC
|
Nosso professor: Fisioterapeuta Cearense Cidadão do Mundo
Sempre
ouvimos que por trás de um grande um homem, tem sempre uma grande
mulher, mas quero esclarecer ao leitores desse blog que por trás de duas
mulheres, existe um grande homem, ninguém está entendendo nada, é que a
pouco instante , as brasileiras Juliana e Larissa derrotaram as
chinesas Xue e Zhang Xi, por 2 sets a 0, com parciais de 21/16 e 21/18, e
conquistaram o título do Grand Slam de Berlim do Circuito Mundial de
vôlei de praia, na Alemanha. Hexacampeãs do mundo. Já tivemos inclusive
uma grande cearense, que hoje é amiga e do qual sou fã de carteirinha
nesse mesmo pódio, minha querida Shelda, mas não estou aqui hoje para
falar dessas campeãs, dessas mulheres maravilhosas e sim de um cara, o
qual tenho muita honra de ser colega, esse já antecipa os 10 melhores em
nosso blog de 2012. Jullius De Fontes Queiroz,
fisioterapeuta das atletas Juliana e Larissa desde o início de suas
carreiras, mesmo muito jovem teve, tem disciplina e paixão pelo que
faz, parabéns amigo e desejo a toda equipe sucesso em Londres, na
olimpíadas 2012, conheço de perto sua dedicação pelo que faz, voltem
todos vocês com a vitória e com a humildade que os engrandecem ainda
mais. Você amigo faz parte dos fisioterapeutas cearenses, cidadãos do
mundo, certamente um espelho na construção dia a dia de nossa profissão.
Três Cadeiras para Fisioterapia em Fortaleza
O
Ceará é pioneiro em algo politicamente interessante no Brasil, somos o
único estado em que temos fisioterapeutas deputadas, Betherose deputada
estadual e Gorete Pereira deputada federal, mas a péssima notícia, não
foram os fisioterapeutas responsáveis por essa ação que certamente seria
uma grande estratégia para o crescimento da profissão, mesmo não
assistindo nenhuma atitude de nossa deputada estadual em beneficio da
fisioterapia e ao mesmo tempo contemplando de nossa deputada federal
Gorete Pereira, medidas contra o ato médico e redução de impostos para
as clínicas de fisioterapia.
Veja
algo interessante, Deputada Gorete quando tinha em mãos a ABCR,
instituição histórica em relação à reabilitação no Ceará, recebeu das
urnas setenta e cinco mil votos, na penúltima eleição ao congresso
nacional, após fechamento dessa instituição, com severas críticas e
muita rejeição dos colegas da área, recebeu noventa e oito mil votos,
esse crescimento pode ser um fator de mensuração, para entendermos que
nossa profissão não apita em nada quando se trata de política.
Nas
eleições passadas a câmara de vereadores, tínhamos uma candidata
fisioterapeuta, Cristhina Brasil, recebeu ótima votação, mas não se
elegeu, mesmo assim, balançou a rede e dois vereadores que recebiam
bastante votos da fisioterapia, quase ficaram de fora, isso pode ser uma
demonstração que fisioterapeuta vota em fisioterapeuta, mas não é o
suficiente, precisa regaçar as mangas, ir para o campo de trabalho e
isso não foram mesmo. Dessa vez são três fisioterapeutas almejando
cadeiras na câmara de vereadores, duas são esposas de atuais vereadores,
Ruthmar Xavier que já foi presidente do CREFITO 6 por duas gestões,
Regina Claudia Gomes, professora universitária e novamente nessa luta
Cristhina Brasil, que dedica seus dias em defesa da profissão em todo o
Brasil.
Muitas
vezes me acho privilegiado em minha profissão, sou amigo das duas
deputadas e das três candidatas, ou seja, cercado por pessoas humanas
incríveis, sei da necessidade dessas mulheres mandado bem, é que por
ironia do destino ou do estado, o Ceará perde a cada instante, espaços
para oferecer reabilitação, dessa forma, a sociedade menos favorecida
financeiramente, não tem nenhum tratamento. Outro ponto que já vai tarde
demais é a inserção do Fisioterapeuta e Terapeuta Ocupacional na saúde
primária, nos setores de promoção e prevenção de saúde. Por isso não
tenho dúvidas do quanto é importante lutarmos por essas cadeiras na
câmara de vereadores, ao mesmo tempo, não consigo ser corporativista ao
ponto de achar que nossos candidatos tenham que defender qualquer que
seja a profissão, precisamos sim de uma sociedade melhor, de uma
Fortaleza que por natureza já é tão grandiosa, possa ser habitada de
forma justa e socialmente desenvolvida.
Saúde Caixa agora custeia pilates com finalidade terapêutica
“Procedimento deverá ser executado exclusivamente por fisioterapeutas
O
Saúde Caixa passou a custear o procedimento pilates com finalidade
terapêutica. A novidade está alinhada à posição do Conselho Federal de
Fisioterapia e Terapia Ocupacional (Coffito), que define como método
pilates “um recurso cinesioterapêutico e mecanoterapêutico“.
Com
a novidade o Saúde Caixa aumenta as opções de tratamento de doenças
osteomusculares. Para utilizar o benefício, o empregado deve apresentar
solicitação médica.
Só
podem ser reembolsados procedimentos realizados em clínicas de
fisioterapia. Sessões de pilates realizadas em academias de ginásticas
não estão cobertas pelo plano de saúde.”
Esse comunicado acima foi enviado a todos os funcionários da Caixa Econômica receberam essa semana.
Quero lembrar a todos que o Saúde Caixa reconhece acupuntura
especialidade da Fisioterapia, mesmo diferenciando valores pagos a
médicos e fisioterapeutas isso já é um avanço, agora assistimos essa inovação
em também aceitar pilates, isso é um sinal de ventos novos podem soprar
em nosso caminho, em minha clínica a Fisio Vida, tenho essa parceria
com saúde caixa a muitos anos, fico feliz por estarem cada dia mais
buscando meios para oferecerem melhor qualidade de vida. O palno de
saúde SALUTIS também credenciou o método Pilates, esperamos que todos
sigam essa linha, quem realmente sai ganhando são os clientes que
poderam cuidar de sua saúde, sem necessitar estar doente.
Fonte: http://blog.opovo.com.br/fisioterapiaesaude/saude-caixa-agora-custeia-pilates-com-finalidade-terapeutica/
segunda-feira, 18 de junho de 2012
Técnica de empilhamento de ar (air stacking)
ATENÇÃO! Este é um texto
baseado em pesquisa bibliográfica e não se destina à informação de pais ou
pessoas com Doenças Neuromusculares, trata-se de um relato técnico voltado para
estudantes e profissionais da área da saúde.
DOENÇAS
NEUROMUSCULARES (DNM) E INSUFICIÊNCIA RESPIRATÓRIA
Nas
DNM, a perda progressiva da força dos músculos inspiratórios gera
um distúrbio ventilatório do tipo restritivo. A insuficiência
respiratória nestes pacientes é decorrente de um processo onde a
fraqueza da musculatura respiratória leva a alteração na mecânica
respiratória seguida de episódios de hipoventilação alveolar. Em
decorrência deste processo, instala-se um quadro caracterizado por
hipercapnia crônica e hipoxemia secundária à elevação da pressão
parcial de dióxido de carbono no sangue arterial (PaCO2).
FUNDAMENTOS
TEÓRICOS PARA O EMPILHAMENTO DE AR
Profissionais
de saúde que lidam com pacientes com DNM devem ter uma visão
abrangente sobre os eventos que contribuem para a instalação da
insuficiência respiratória.
Ao
longo do curso da doença, ocorre uma deteriorização progressiva da
força muscular inspiratória a qual reduz gradativamente a
capacidade dos pacientes de realizar inspirações profundas. Mesmo
com o com o uso da inspirometria de incentivo, chega um momento no
qual os pacientes não conseguem mais expandir os pulmões até a
Capacidade Vital.
Aí
você deve estar se perguntando: o que tem de tão especial na
Capacidade Vital para ela merecer ser citada agora? Ora, a Capacidade
Vital é o volume de ar que os nossos pulmões podem expelir, logo
após uma inspiração profunda máxima. Tecnicamente falando
compreende a soma de volume corrente, volume de reserva inspiratório
e o expiratório (você pode relembrar os volumes e capacidades pulmonares clicando AQUI ou dando uma espiada na figura abaixo). A capacidade de expandir os pulmões até a
Capacidade Vital é importantíssima para a manutenção de algumas
das propriedades mecânicas da caixa torácica e dos pulmões. Assim
como as demais articulações do corpo, as articulações costais
também precisam exercer sua Amplitude de
Movimento sob pena de desenvolverem restrições articulares.
Igualmente, o parênquima pulmonar também se beneficia de movimentos
amplos e frequentes para manter sua elasticidade.
TÉCNICA
DE EMPILHAMENTO DE AR (AIR-STACKING)Em
paciente com Doenças Neuromusculares, as inspirações profundas
necessárias para manter as propriedades mecânicas do pulmão e
gradil costal só podem ser alcançadas por insuflações profundas
via auxílio externo (empilhamento de ar, ventilação não invasiva
noturna) ou via respiração glossofaríngea.
Com
estas insuflações máximas espera-se alcançar os seguintes
objetivos: Maximizar a Capacidade Residual Funcional, manter ou
aumentar a complascência pulmonar e prevenir ou reverter
atelectasias.
A
técnica de empilhamento de ar consiste na realização de acúmulos
de insuflações (de 2 a 4 insuflações), através de uma máscara
oronasal ou bucal conectado a um ressuscitador manual (AMBU) mantendo
o volume por 6 segundos com a glote fechada e expirando
posteriormente. Uma manobra consiste de três insuflações, sendo
que o paciente deve realizar dez manobras, 3 vezes ao dia.
Com
esta manobra, atinge-se a capacidade de insuflação máxima, (o
maior volume de ar sustentado pelo paciente com a glote fechada).
Este empilhamento pode ser realizado com auxílio de AMBU, de
ventiladores, ou através da respiração glossofaríngea, e deve-se
iniciar a técnica de empilhamanto de ar quando a Capacidade Vital se
encontrar abaixo de 70% do previsto. Apesar da doença neuromuscular
ter caráter progressivo, com o treino diário é possível melhorar
a capacidade de insuflação máxima, resultando em uma maior
efetividade da tosse após a manobra.
…
E POR FALAR EM TOSSE
ASSISTIDA
A
tosse é um reflexo de proteção essencial que remove corpos
estranhos e o excesso de secreções das vias aéreas, prevenindo
doenças pulmonares como pneumonia, atelectasia e falência
respiratória. A tosse normal é um processo de três etapas: (1)
fase inspiratória; (2) fase de compressão; e (3) fase expulsiva. Em
pacientes com doença neuromuscular, não só os músculos
inspiratórios estão muito fracos para realizar uma inspiração
profunda, mas também os músculos expiratórios podem não gerar
força suficiente contra uma glote fechada para criar um fluxo de ar
que seja funcional. Portanto, para assistir a tosse, são necessários
métodos que auxiliem os músculos expiratórios a gerar altas
pressões intratorácicas, tais como a compressão toracoabdominal.
Movimento
abdominal paradoxal para fora pode ocorrer durante a tosse em
indivíduos com fraqueza neuromuscular , e este movimento paradoxal
contribui para a ineficiência da tosse. A redução deste movimento
paradoxal tanto pela compressão manual do tórax inferior e abdomen
quanto pelo apoio abdominal podem aumentar a eficiência da tosse. A
manobra de tosse assistida manualmente é uma importante ferramenta
para os fisioterapeutas que trabalham com pacientes com doenças
neuromusculares. A manobra consiste na aplicação de pressão com
ambas as mãos sobre o abdomen superior seguindo de um esforço
inspiratório e fechamento da glote. Foi demonstrado em estudos não
controlados que esta manobra foi capaz de melhorar o pico de fluxo de
tosse expiratório entre 14% e 100%. Uma desvantagem da manobra de
tosse assistida é que ela precisa da presença de um cuidador.
O
volume pré-tosse tem grande influência na efetividade da tosse em
pacientes com doença neuromuscular. Como dito anteriormente, a perda
da capacidade de realizar inspirações profundas diminui as
propriedades elásticas dos pulmões, aumentando o trabalho
respiratório e predispondo à atelectasia. Em fases adiantadas, a
Capacidade Vital do portador de doença neuromuscular é próxima do
volume de fechamento das unidades alveolares.
Dá uma olhada no video abaixo que demonstra a técnica. É muito interessante ver a diferença no volume da tosse antes e depois.
A manobra de empilhamento de ar também aumentam a efetividade da tosse pois o volume de ar acumulado nos pulmões na fase inspiratória da tosse optimiza a relação comprimento tensão dos músculos expiratórios e aumenta a pressão de recuo elástico do pulmão.
A manobra de empilhamento de ar também aumentam a efetividade da tosse pois o volume de ar acumulado nos pulmões na fase inspiratória da tosse optimiza a relação comprimento tensão dos músculos expiratórios e aumenta a pressão de recuo elástico do pulmão.
Em
um trabalho não controlado,pacientes com fraqueza muscular que
aumentaram o volume inalado antes de tossir por meio de empilhamento
de ar utilizando pressão positiva ou por respiração glossofaríngea
foram capazes de aumentar o fluxo expiratório da tosse em 80%.
Em
um estudo de coorte retrospectiva, pacientes com doença
neuromuscular que tiveram mais de um episódio de falência
respiratória, ou aqueles cujo peak flow foi menor que 270L/min, e
que utilizaram um protocolo de ventilação intermitente por pressão
positiva e tosse assistida mecânica e manualmente, tiveram menos
internações hospitalares devido a complicações respiratórias
após o protocolo do que antes da intervenção ser instituída.
Achados similares foram observados em coortes de criaqnçlqas com
doenças neuromusculares.
É
importante ressaltar que as técnicas manuais de assistência à
tosse estão sujeitas a diversos problemas, tais como incoordenação
entre o paciente e o operador, vazamento de ar pela máscara, além
de força e método de compressão torácica inadequados. Daí a
importância dos pacientes e dos cuidadores receberem treinamento
detalhado e simples, de forma que sejam aptos a realizar essas
manobras independentemente de profissionais de saúde.
REFERÊNCIAS:
Assinar:
Comentários (Atom)













